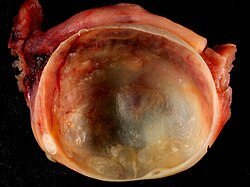
كيسة مبيضية

| كيس على المبيض | |
|---|---|
| معلومات عامة | |
| الاختصاص | طب النساء |
| من أنواع | مرض مبيضي ، وورم مبيضي ، ومرض |
| تعديل مصدري - تعديل | |
الكيسة المبيضية (بالإنجليزية: Ovarian cyst) هو كيس مليء بالسوائل داخل المبيض. غالباً يأتي بدون أعراض. ويتسبب من حين إلى أخر بـأنتفاخات، ألم أسفل البطن، أو ألم أسفل الظهر. عندما ينفجر الكيس أو عندما يتسبب في التفاف المبيض وقد ينتج عن ذلك ألم حاد. وهذا قد يتسبب بالتقيؤ والشعور بالإغماء والدوار. بالرغم من ذلك، غالبية هذه الأكياس غير مؤذية.[1]
غالبية أكياس المبايض متعلقة بعملية التبويض بكونها إما كيسة جريبيه أو كيسة الجسيم الأصفر. تتضمن الأنواع الأخرى أكياسأ بسبب بطانة الرحمة المهاجرة، أو كيسة جلدانية،أو ورم غُدًّيٌ كيسي. في متلازمة تكيس المبايض تظهر العديد من الأكياس الصغيرة في كلا المبيضين. و قد ينتج التهاب في الحوض بسبب ظهور هذه الأكياس. يتم تشخيص هذه الحالة عن طريق فحص الحوض باستخدام الأشعة فوق الصوتية أو عن طريق إجراء فحوصات أخرى لجمع مزيد من المعلومات عن الحالة.
يتم ملاحظة هذه الأكياس ببساطة بعد مرور بعض الوقت من الإصابة بها. عندما تُسبب بألم، ويتم استخدام أدوية مثل باراسيتامول (أسيتامينوفون) paracetamol (acetaminophen أوإيبوبروفين. وقد يتم استخدام موانع الحمل الهرمونية للوقاية من ظهور التكيس مجدداً لدى النساء الأكثر عرضة لتكرار التكيس. بالرغم من ذلك، لا توجد أدلة كافية تدعم استخدام موانع الحمل كعلاج للأكياس المتكونة.[2] عندما لا تختفي الأكياس بعد مرور عدة أشهر، فيكبر حجمها، ويتغير شكلها إلى شكل غير طبيعي، أو تتسبب بألم مما قد يستدعي ضرورة إزالتها عن طريق الجراحة.
غالبية النساء بسن الإنجاب يصابون بأكياس صغيرة كل شهر. الأكياس الكبيرة التي تسبب المشاكل تحدث عادةً في 8% من النساء قبل سن اليأس. تكيس المبايض يوجد تقريباً في 16% من النساء بعد سن اليأس وإذا وجد فأنه غالباً يكون سرطاني.[3]
الأعراض والعلامات المصاحبة للتكيس[عدل]
قد تظهر بعض أو كل هذه الأعراض، كما أن هناك احتمال ألا تظهر أي من هذه الأعراض:
- ألم في البطن. ألم غير حاد في البطن أو الحوض، خاصةً خلال الجماع.
- نزيف في الرحم، ألم خلال أو بعد بداية الدورة الشهرية بفترة قصيرة أو بعد انتهائها؛ وعدم انتظام الدورة؛ أو نزيف غير طبيعي أو تبقيع.
- امتلاء، شعور بالثقل، وضغط، أنتفاخ، وغازات في البطن.
- عندما يتمزق الكيس بالمبيض، سيتسبب بألم حاد ومفاجئ في جهة واحدة أسفل البطن.
- تغير في معدل وإمكانية التبول (مثل عدم المقدرة على تفريغ المثانة كلياً)، أو صعوبة في حركة الأمعاء(التغًوط) نتيجةً للضغط على الحوض.
- أعراض مصاحبة: مثل الإعياء، الصداع.
- التقيؤ والدوار.
- زيادة في الوزن.
ظهور أعراض أخرى غير ما سبق يعتمد على المسبب لهذه التكيس :
- .الأعراض التي تظهر بسبب متلازمة تكيس المبايض تشمل: زيادة في شعر الوجه, وشعر الجسم، حب الشباب، السمنة، والعقم.
- أما إذا كان السبب لهذا التكيس هو انتباذ بطانة الرحم، فستكون الدورة الشهرية غزيرة، وسيكون هناك ألم عند الجماع.
التأثير الناتج عن التكيس الغير متعلق بمتلازمة تكيس المبايض على الخصوبة غير واضح.[4]
تمزق الكيس[عدل]
الكيس البويضي الممزق غالباً ما يكون محدوداً ذاتياً، ويتطلب فقط متابعة الحالة مع استخدام مسكنات الألم. العرض الرئيسي هو ألم في البطن، ولكن من الممكن أن يحدث دون أية أعراض. قد يستمر الألم لعدة أيام إلى عدة أسابيع.[5] يمكن أن يتسبب التمزق في كيس بويضي كبير في نزيف داخل تجويف البطن وفي بعض الحالات قد يتسبب في صدمة.
التواء المبيض[عدل]
تكيس المبيض يزيد من خطر التواء المبيض، الأكياس الأكبر من 4 سم مرتبطة تقريبا 17% بخطر التواء المبيض. قد يتسبب الالتواء بانسداد جريان الدم مما يؤدي إلى نقص حاد أو انقطاع في تدفق الدم وهو ما يسمى احتشاء.[6]
التشخيص[عدل]

غالباً ما يتمّ تشخيص سرطان المبيض إما عن طريق الأشعة فوق الصّوتيّة، أو الأشعة المقطعيّة، أو الرنين المغناطيسي، وتكون مرتبطة بأعراض إكلينيكية وفحوصات الغدد الصمَاء تكون ضرورية بحسب الحالة.
الأشعة المغناطيسية[عدل]
ليس من الضروري متابعة المريضات في سن الإنجاب مستقبلاً عن طريق الأشعة فوق الصوتية للتحرّي عن التكيّسات البسيطة الاقل من 5 سم؛ لأن هذه التكيسات تكون عادة جريبات بويضية طبيعية. وتتطلب التكيسات البويضة البسيطة الأكبر من 5 سم والاقل من 7 سم في السيدات ما قبل سن اليأس المتابعة السنوية. التكيسات البسيطة الأكبر من 7 سم لا يمكن تقييمها باستخدام الأشعة فوق الصوتية لحجمها الكبير، ولذلك فهي تتطلب تصوير بالرنين المغناطيسي أو تقييم جراحي. مصدر القلق الوحيد للتكيّسات الكبيرة هو احتماليّة عدم القدرة على رؤية الأنسجة الرخوة العقيدية أو الحواجز الغليظة في الجزء الخلفي من جدارها وذلك بسبب عدم قدرة الأشعة الفوق الصوتية على اختراقها. بالنسبة للجسيم الأصفر وهو الجسيم السائد المسؤول عن التبويض الجريبي ويظهر عادةً ككيس مُحاط بجدران غليظة وذا حدود داخلية، فالمتابعة ليست ضرورية إذا كان قطر التكيَس أقل من 3 سم. تتطلب التكيّسات البسيطة الأكبر من 1 سم وأقل من 7 سم في السّيدات بعد سنّ اليأس المتابعة السنويّة، بينما تحتاج التكيّسات الأكبر من 7 سم لاستخدام أشعة الرنين المغناطيسي أو التقييم الجراحي.

التكيّس الجلدي المكتشف صدفةً عن طريق الأشعة فوق الصوتيّة من خلال خاصية تخطيط الدهن بالصدى، يتم السيطرة على الحالة عن طريق الإستئصال الجراحي أو المتابعة السنويَة بغض النظر عن عمر المريضة. بالنسبة للتكيّس الصّفاقي والذي يظهر ع شكل ورقة مجعَده ومتكوَمة ويتشابه شكله مع شكل الأعضاء المجاورة، تعتمد المتابعة على التاريخ الإكينيكي. قد يتمّ الخلط بين موه البوق أو ما يعرف باتساع قناة فالوب وبين التكيّس البويضي بسبب مظهره الكاتم للصَدى. و متابعة هذه الحالة يعتمد أيضاعلى الأعراض الإكلينيكية.
بالنسبة للتكيّسات متعددة الحجرات والتي لها حواجز رفيعة أقل من 3 مم، يُوصَى بالتقييم الجراحي. تعدد الحجرات يشير إلى احتماليَة وجود ورم، بالرغم من أن الحواجز الرَفيعة تشير إلى أن الورم حميد. وفي حالات وجود الحواجز الغليظة، العقد، أو تدفق الأوعية الدموية عند التقييم باستخدام دوبلر للأشعة فوق الصوتية، في هذه الحالة يجب أخذ التدخل الجراحي بعين الاعتبار تحسّبا لوجود ورم خبيث
نظام المستويات[عدل]
هناك عدة أنظمة لتقييم خطر حدوث كيس مبيض بسرطان المبيض، بما في ذلك RMI (مقياس درجة الخباثة للورم)، LR2 وSR (قواعد بسيطة). وترد الحساسية النوعية هذه النظم في الجداول أدناه:
| نظام المستويات | قبل انقطاع الطمث | بعد انقطاع الطمث | ||
|---|---|---|---|---|
| حساسية | نوعية | حساسية | نوعية | |
| RMI1 | 44% | 95% | 79% | 90% |
| LR2 | 85% | 91% | 94% | 70% |
| SR | 93% | 83% | 93% | 76% |
يمكن تصنيف الخراجات المبيضية وفقًا للاختلاف عن الدورة الشهرية العادية، ويشار إليها باسم كيس وظيفي أو مسامي.
تعتبر أكياس المبيض كبيرة عندما يزيد حجمها عن 5 سم وعمقها أكبر من 15 سم. في الأطفال، تعتبر أكياس المبيض التي تصل إلى مستوى السرة عملاقة.
وظيفي[عدل]
تشكل الأكياس الوظيفية كجزء طبيعي من الدورة الشهرية. وهناك عدة أنواع من الخراجات:
- كيس مسامي، يعتبر النوع الأكثر شيوعا من كيس المبيض. في حالة الحيض، تمزق البصيلات التي تحتوي على البويضة- وهي بويضة غير مخصبة- أثناء فترة التبويض. إذا لم يحدث هذا- فقد ينتج كيس مسامي يزيد قطره عن 2.5 سم.
- يظهر تكيس الجسم الأصفر بعد الإباضة. الجسم الأصفر هو بقايا الجريب بعد انتقال البويضة إلى قناة فالوب. وهو يتحلل عادة في غضون 5 إلى 9 أيام. يُعرَّف الجسم الأصفر الذي يزيد طوله عن 3 سم بأنه كيسي.
- تحدث التكيسات اللوتينية داخل جراب المبيض من الخلايا المحيطة بالبويضات النامية. قد تتكاثر الخلايا اللوتينية- تحت تأثير مفرط من موجهة الغدد التناسلية المشيمية- وتصبح كيسة وهو عادة ما يكون على كل من المبيضين.
غير وظيفية[عدل]
الأكياس غير الوظيفية قد تشمل ما يلي:
- مبيض به العديد من الأكياس، والتي قد توجد في النساء العاديات، أو في إطار متلازمة المبيض المتعدد الكيسات.
- الأكياس الناجمة عن بطانة الرحم، والمعروفة باسم أكياس الشوكولاتة.
- كيس المبيض النزفي.
- كيس جلدي.
- ورم غدي كيسي مصلي في المبيض.
- سرطان المثانة المخاطي في المبيض.
- كيس باراوفاريان.
- ورم كيسي حميد.
- ورم كيسي على حدود المبيض.
الحالات الطبية المرتبطة[عدل]
تظهر الأكياس المبيضية المتعددة في 75% من حالات قصور الغدة الدرقية، بينما تعتبر الأكياس البويضية كبيرة الحجم والارتفاع علامة الورم المبيضي من أعراض متلازمة فان ويك وغرومباخ (Van Wyk and Grumbach syndrome).[7]
قد ترتفع علامة CA-125- وهو اختبار يتم فيه معرفة دلالات الأورم- في الأطفال والمراهقين حتى بالرغم من عدم وجود ورم خبيث ويجب في هذه الحالات مراعاة المعالجة التحفظية.
متلازمة تكيس المبايض تتضمن تكَون عدة أكياس صغيرة في كلا المبيضين نتيجةً لارتفاع نسب الهرمون المنشط للجسم الأصفر LH إلى هرمون منشط للحوصلة FSH، ومجملاً يتكَون أكثر من 25 كيس في كل مبيض، أو يكون حجم الكيس أكبر من 10 مل.[8]
الأكياس الكبيرة المتشكلة في كلا المبيضين قد تتكون نتيجةً لأدوية الخصوبة التي تسبب ارتفاع نسب هرمون الغدد التناسلية المشيمية HCG، كما هو ملاحظ مع استخدام كلوميفين لحث إنتاج الجريب، وفي الحالات القصوى يتسبب بحالة تعرف بمتلازمة فرط تحفيز المبيض.[9] بعض الأمراض الخبيثة تستطيع محاكاة تأثير الكلوميفين على المبايض، أيضاً بسبب ارتفاع هرمون الغدد التناسلية المشيمية HCG، تحديداً مرض الأرومة الغاذية الحملي. وفرط تحفيز المبيض يحدث أكثر مع الرَحَى العُدارِية الغَزَويَّة وسرطان المشيمة مقارنةً بالحمل العنقودي الكامل.[10]
خطر الإصابة بالسرطان[عدل]
إحدى أكثر الطرق شيوعاً لتقدير خطورة الإصابة بسرطان الرحم الخبيث من إجرائات التشخيص المبدئية هي مقياس درجة خباثة الورم (RMI).[11] يوصى بتحويل أي امرأة مع نتيجة درجة خباثة الورم أعلى من 200 إلى مركز خبير بجراحات سرطان المبايض.[12]
يتم حساب مقياس درجة خباثة الورم(RMI) كالتالي:
- مقياس درجة خباثة الورم (RMI)= درجة الأشعة الصوتية x درجة انقطاع الطمث x نتيجة تحليل دلالات الأورم(CA-125) بالوحدات لكل ملليلتر U/ml.
هناك طريقتين لتحديد كلاً من درجة الأشعة الصوتية ودرجة انقطاع الطمث، مع تقسيم نتيجة الـRMI بإما RM1 أوRMI2، اعتماداً على الطريقة المستخدمة :
| خصائص | RMI 1 | RMI 2 |
|---|---|---|
| أشعة صوتية غير طبيعية:
|
|
|
| نقاط سن اليأس |
|
|
| CA-125 | Quantity in U/ml | Quantity in U/ml |
تقدر نتيجة حساسية الRMI 2 الأعلى من 200 بحاولي 74 إلى 80%، والنوعية ب89 إلى 92% وقيمة التنبؤ الإيجابية بحوالي 80% من سرطان المبايض. الـRMI2 يعتبر أكثر حساسية من الـ RMI1
العلاج[عدل]
تعالج الأكياس المرتبطة بقصور الدرقية أو مشاكل جهاز الغدد الصماء بمعالجة الظروف المرتبطة.
حوالي 95% من كيسات المبيض حميدة وليست أوراماً سرطانية.[13]
الكيسيات الوظيفية والخراجات المبيضية النزفية تعالج تلقائيا.[14] لكن، كلما كان حجم الكيس أكبر، قل احتمال اختفاءه من تلقاء نفسه.[15] وقد يكون العلاج لازماً إذا استمر وجود الأكياس لعدة أشهر وإذا كان حجمها يكبر أو إذا تسببت بألم متزايد.[16]
الأكياس التي تستمر إلى ما بعد دورتين شهريتين أو ثلاث دورات أو إذا تشكّلت الأكياس ما بعد سن اليأس فإن ذلك قد يكون مؤشراً على مرض أكثر خطورة ويجب التشخيص باستخدام تخطيط الصدى الطبي وتنظير البطن، خاصة في الحالات التي يكون ظهر فيها لدى إحدى أفراد العائلة سرطان المبيض. هذه الحالات قد تتطلب أخذ خزعة جراحياً. إضافة لذلك قد يتم [[تحليل الدم قبل إجراء الجراحة للتأكد من ارتفاع CA-125، ويجرى اختبار مؤشر الورم والذي غالباً ما يظهر مستويات مرتفعة في حال وجود سرطان المبيض.[17]
الألم[عدل]
يمكن معالجة الألم المرتبط بالكيسيات المبيضية بعدّة طرق:
- استخدام مسكنات الألم مثل باراسيتامول، مضادات الالتهاب اللاستيرويدية,[1] أو أشباه الأفيونيات.
- في حين أن وسائل تحديد النسل الهرمونية تمنع ظهور كيسيات جديدة،[1] إلا أنها لا تستخدم كعلاج الكيسيات الموجودة أصلاً.[2]
الجراحة[عدل]
على الرغم من أن معظم حالات كيسيات المبيض تتطلب مراقبة، إلا أن الجراحة تكون ضرورية في بعض الحالات.[18] وقد تتضمن الجراحة إزالة الأكياس أو استئصال المبيض.[19] تستخدم تقنية المنظار عادةً، إلا إذا كان حجم الكيس كبيراً ولا يمكن استئصاله بالمنظار، أو إذا أظهر التصوير وجود ورم خبيث أو حالة تشريحية معقّدة.[20] في حالات معينة، يتم العلاج كاملاً بالجراحة، أما في الحالات التي يكون فيها خطر إعادة تشكّل الكيس منخفضاً، أو إذا كانت المريضة صغيرة في السن فإنه يمكن تركه ليتلاشى.[21][22] الحالات التي تشير إلى ضرورة إجراء جراحة:[23]
- وجود أكياس دائمة معقدة.
- الأكياس التي تسبب مضاعفات.
- عندما يكون الكيس معقداً وحجمه أكبر من 5 سم.
- الأكياس البسيطة التي يزيد حجمها عن 10سم، أو أكبر من 5سم عند المريضات كبيرات السن.
- عند النساء اللواتي في سن انقطاع الطمث أوسن اليأس.
التكرار[عدل]
معظم النساء في سن الإنجاب يصابون بأكياس صغيرة كل شهر، وتحدث الأكياس الكبيرة التي تسبب مشاكل في حوالي 8% من النساء قبل انقطاع الطمث. حوالي 16% من النساء بعد انقطاع الطمث يُصبن بأكياس المبيض وإذا كانت موجودة قبل انقطاع الطمث يكن أكثر عرضة للإصابة بالسرطان.
تكيسات المبيض الحميدة شائعة في الفتيات ما قبل السن البلوغ فتوجد في حوالي 68% من المبايض من الفتيات بعمر 2-12 سنة وفي 84% من مبيض الفتيات بعمر 0-2 سنة. معظمها تلك الأكياس تكون أصغر من 9 ملم وحوالي 10-20% من تلك الأكياس كبيرة. بينما تختفي الأكياس الأصغر في الغالب خلال 6 أشهر- تبدو الأكياس الكبيرة أكثر ثباتًا.
مصادر[عدل]
- ^ أ ب ت "Ovarian cysts". Office on Women's Health. 19 نوفمبر 2014. مؤرشف من الأصل في 2016-08-23. اطلع عليه بتاريخ 2015-06-27.
- ^ أ ب Grimes، DA؛ Jones، LB؛ Lopez، LM؛ Schulz، KF (29 أبريل 2014). "Oral contraceptives for functional ovarian cysts". The Cochrane database of systematic reviews. ج. 4: CD006134. DOI:10.1002/14651858.CD006134.pub5. PMID:24782304.
- ^ Mimoun، C؛ Fritel، X؛ Fauconnier، A؛ Deffieux، X؛ Dumont، A؛ Huchon، C (ديسمبر 2013). "[Epidemiology of presumed benign ovarian tumors]". Journal de gynecologie, obstetrique et biologie de la reproduction. ج. 42 ع. 8: 722–9. DOI:10.1016/j.jgyn.2013.09.027. PMID:24210235.
- ^ Legendre، G؛ Catala، L؛ Morinière، C؛ Lacoeuille، C؛ Boussion، F؛ Sentilhes، L؛ Descamps، P (مارس 2014). "Relationship between ovarian cysts and infertility: what surgery and when?". Fertility and Sterility. ج. 101 ع. 3: 608–14. DOI:10.1016/j.fertnstert.2014.01.021. PMID:24559614.
- ^ Ovarian Cyst Rupture at Medscape. نسخة محفوظة 23 يوليو 2017 على موقع واي باك مشين.
- ^ "Ovarian Cysts Causes, Symptoms, Diagnosis, and Treatment". eMedicineHealth.com. مؤرشف من الأصل في 2018-12-06.
- ^ Durbin KL، Diaz-Montes T، Loveless MB (2011). "Van wyk and grumbach syndrome: An unusual case and review of the literature". Journal of pediatric and adolescent gynecology. ج. 24 ع. 4: e93–6. DOI:10.1016/j.jpag.2010.08.003. PMID:21600802.
- ^ Dewailly، D؛ Lujan، ME؛ Carmina، E؛ Cedars، MI؛ Laven، J؛ Norman، RJ؛ Escobar-Morreale، HF (مايو 2014). "Definition and significance of polycystic ovarian morphology: a task force report from the Androgen Excess and Polycystic Ovary Syndrome Society". Human Reproduction Update. ج. 20 ع. 3: 334–52. DOI:10.1093/humupd/dmt061. PMID:24345633.
- ^ Altinkaya، SO؛ Talas، BB؛ Gungor، T؛ Gulerman، C (أكتوبر 2009). "Treatment of clomiphene citrate-related ovarian cysts in a prospective randomized study. A single center experience". The journal of obstetrics and gynaecology research. ج. 35 ع. 5: 940–5. DOI:10.1111/j.1447-0756.2009.01041.x. PMID:20149045.
- ^ Suzuki، H؛ Matsubara، S؛ Uchida، S؛ Ohkuchi، A (أكتوبر 2014). "Ovary hyperstimulation syndrome accompanying molar pregnancy: case report and review of the literature". Archives of gynecology and obstetrics. ج. 290 ع. 4: 803–6. DOI:10.1007/s00404-014-3319-0. PMID:24966119.
- ^ NICE clinical guidelines Issued: April 2011. نسخة محفوظة 2 مارس 2014 على موقع واي باك مشين.
- ^ Network، Scottish Intercollegiate Guidelines (2003). "EPITHELIAL OVARIAN CANCER SECTION 3: DIAGNOSIS". Epithelial ovarian cancer : a national clinical guideline. Edinburgh: SIGN. ISBN:1899893938. مؤرشف من الأصل في 2017-09-11.
- ^ "Archived copy". مؤرشف من الأصل في 2009-05-12. اطلع عليه بتاريخ 2009-05-06.
{{استشهاد ويب}}: صيانة الاستشهاد: الأرشيف كعنوان (link) - ^ V.T. (14 May 2014). Understanding Ovarian Cyst. V.T. ص. 25–. GGKEY:JTX84XQARW9. مؤرشف من الأصل في 16 March 2015. اطلع عليه بتاريخ أغسطس 2020.
{{استشهاد بكتاب}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - ^ Edward I. Bluth (2000). Ultrasound: A Practical Approach to Clinical Problems. Thieme. ص. 190. ISBN:978-0-86577-861-0. مؤرشف من الأصل في 2017-03-12.
- ^ Susan A. Orshan (2008). Maternity, Newborn, and Women's Health Nursing: Comprehensive Care Across the Lifespan. Lippincott Williams & Wilkins. ص. 161. ISBN:978-0-7817-4254-2. مؤرشف من الأصل في 2017-03-12.
- ^ مدلاين بلس CA-125
- ^ Tamparo، Carol؛ Lewis، Marcia (2011). Diseases of the Human Body. Philadelphia, PA: Library of Congress. ص. 475. ISBN:978-0-8036-2505-1.
- ^ "HealthHints: Gynecologic Health (January/February, 2003)". Texas AgriLife Extension Service: HealthHints. مؤرشف من الأصل في 2007-02-17.
- ^ Surgit، O؛ Inegol Gumus، I (2014). "Single-port Laparoscopic Total Hysterectomy and Bilateral Salpingo-oopherectomy Combined with Burch Colposuspension". Acta chirurgica Belgica. ج. 114 ع. 4: 0. PMID:26021429.
- ^ Cho، MJ؛ Kim، DY؛ Kim، SC (أكتوبر 2015). "Ovarian Cyst Aspiration in the Neonate: Minimally Invasive Surgery". Journal of pediatric and adolescent gynecology. ج. 28 ع. 5: 348–53. DOI:10.1016/j.jpag.2014.10.003. PMID:26148782.
- ^ Nohuz، E (11 ديسمبر 2015). "[How I do...the aspiration of an adnexal cyst without iterative needle punctures neither irrigation-aspiration device during a laparoscopy]". Gynecologie, obstetrique & fertilite. ج. 44: 63–6. DOI:10.1016/j.gyobfe.2015.11.001. PMID:26701109.
- ^ Ovarian cysts نسخة محفوظة 2013-10-02 على موقع واي باك مشين. from مدلاين بلس. Update Date: 2/26/2012. Updated by: Linda J. Vorvick and Susan Storck. Also reviewed by David Zieve "نسخة مؤرشفة". مؤرشف من الأصل في 2016-07-05. اطلع عليه بتاريخ 2018-01-30.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link)
| في كومنز صور وملفات عن: كيسة مبيضية |