Доброякісне пароксизмальне позиційне запаморочення

| Доброякісне пароксизмальне позиційне запаморочення | |
|---|---|
 | |
| Спеціальність | Неврологія, отоларингологія |
| Симптоми | порушення просторового сприйняття і стійкостіd[1] і запаморочення[1] |
| Метод діагностики | Dix–Hallpike testd[1] |
| Лікування | Epley maneuverd[1] |
| Частота | 2.4% |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | AB31.2 |
| МКХ-10 | H81.1 |
| OMIM | 193007 і 613106 |
| DiseasesDB | 1344 |
| MeSH | D065635 |
| | |
Доброякісне пароксизмальне позиційне запаморочення (ДППЗ), або доброякісне пароксизмальне позиційне головкружіння (ДППГ)[2] — це розлад рівноваги, основною характеристикою якого є повторювані атаки короткотривалих епізодів запаморочення, що виникають при зміні позиції голови. До інших частих симптомів відносяться нудота, блювання, осцилопсія, інколи між атаками особа може скаржитися на менш інтенсивне головкружіння чи погіршення рівноваги при хотьбі. ДППЗ — другий найчастіший розлад рівноваги загалом та перший начастіший периферійний розлад рівноваги. Він не несе безпосередньої загрози життю чи функції вестибулярного апарату, однак може суттєво погіршувати якість життя, працездатність, а також вести до падінь, а отже і до зайвого травматизму.
95% відсотків випадків ДППЗ мають невідоме походження, хоча поширеною теорією є дегенерація отолітового апарату маточки. Решта 5% виникають або після травми голови, або як наслідок захворювань внутрішнього вуха. Місцем виникнення симптомів є три півколові канали внутрішнього вуха, найчастіше — задній. Умовою виникнення — наявність в цих каналах отолітів (за нормальних умов вони в цих каналах відсутні), що потрапляють туди з маточки. Основних механізмів виникнення симптомів є два: або вільний рух отолітів в просвіті півколових каналів (каналолітіаз), або прилипання отолітів до купули каналів з її зміщенням під дією гравітації (купулолітіаз).
Діагностика ДППЗ вимагає доброго аналізу скарг та анамнезу особи. За умови типових скарг, проводиться провокативний маневр, який викликає у пацієнта запаморочення, лікар же ж бачить певний ністагм, який і підтверджує діагноз. ДППЗ кожного з трьох каналів, а інколи і механізм виникнення, має свій ністагм. Найчастіше в практиці використовують маневр Дікс—Голлпайка (дозволяє діагностувати найчастішу форму розладу — позиційне запаморочення зі заднього каналу).
При ясній знахідці проведення інших обстежень зачасту непотрібне. Варто одразу приступати до репозиційного маневру, який дозволяє «вивести» отоліти з півколових каналів назад до маточки. Як і у випадку з діагностикою, кожен канал має свій репозиційний маневр, часто навіть декілька. Для лікування ДППЗ зі заднього каналу найчастіше використовують 3 маневри: маневр Епплі, маневр Семона, або маневр Семона плюс.
Сама назва розладу описує основні характеристики розладу:
- Доброякісне, тому що не несе прямої загрози життю чи функції вестибулярного апарату;
- Пароксизмальне, тому що виникає у вигляді короткочасних атак - пароксизмів;
- Позиційне, тому що виникає при зміні позиції голови щодо гравітаційного поля (головокружіння спричиняє не рух, а саме інше положення голови у просторі)
- Запаморочення, тому що особа скаржиться на відчуття обертання навколишнього простору (хоча також може описувати і інші відчуття погіршеної рівноваги (запаморочення))[3].
Зазвичай пацієнт скаржиться на короткочасні атаки запаморочення, що виникають під час обертання в ліжку (дуже часто перша атака виникає при прокиданні), у момент, як він лягає в ліжко чи встає з нього, під час рухів головою. Атаки здебільшого типові, тобто можуть виникати за однієї і тої ж ситуації. Запаморочення може супроводжувати вегетативна симптоматика (нудота, блювання, тахікардія, підвищене потовиділення) та осцилопсія (нечіткий мерехтливий зір)[4][5][6]. Під час пароксизмів людина може навіть впасти і травмуватися. ДППЗ може суттєво обмежувати якість життя: воно пов'язане з вищим ризиком виникнення депресивного розладу а також обмежує працездатність людини, адже та старається уникати ситуацій і положень, за яких запаморочення виникає[7].
Попри те, що для розладу типовий саме пароксизмальний перебіг, низка осіб між атаками відчувають слабке запаморочення чи нестійкість хотьби. Причини цього явища незрозумілі, спекулюють щодо впливу тривоги чи часткової спонтанної репозиції отолітів з каналів до маточки (так зване опіслярепозиційне отолітове запаморочення (англ. post-repositioning otolith dizziness))[7][5].
Особа з ДППЗ не завжди здатна описати свої скарги так, аби вони чітко вказували на цей діагноз. Рекомендована активно використовувати провокативні маневри навіть якщо пацієнт описує постійне (а не у вигляді атак) запаморочення[8].
ДППЗ типово вважають розладом, що може самостійно згасати: у близько 20% пацієнтів його симптоми зникають до місяця, у 50% — до 3 місяців. Однак, у 30% симптоматика може бути постійною[9]. Для нього характерні часті рецидиви: до 15% пацієнтів знову матимуть ДППЗ до року, до 50% у довготривалій перспективі[10].
ДППЗ найчастіше класифікують на основі:
- Ураженого каналу та сторони
- Механізму виникнення
- каналолітіаз (95% усіх випадків);
- купулолітіаз[13].
- Етіології
- Ідіопатичне, або первинне ДППЗ (95% усіх випадків) — без ясної причини;
- Вторинне
- опісля травми голови;
- наслідок хвороби внутрішнього вуха (перенесений вестибулярний неврит, хвороба Меньєра, вестибулярна мігрень)[13].
Міжнародна спільнота нейроотології, вестибулярної медицини та вестибулярних досліджень імені Роберта Барані оприлюднила офіційні діагностичні критерії для низки варіантів ДППЗ. Настанови з інших країн, включно з Україною[2], не протирічать їм[14][15].
- Повторювані атаки позиційного головокружіння чи запаморочення, що виникають під час лягання чи обертання на бік у ліжку.
- Тривалість атаки до 1 хвилини.
- Наявний позиційний ністагм, що виникає з певним запізненням (до кількох секунд) при виконанні маневру Дікс—Голлпайка чи маневру Семона. Цей ністагм є комбінацією ротаційного ністагму, котрий б’є до нижнього вуха, та вертикального, який б’є нагору (до чола). Його тривалість — до 1 хвилини.
- Ці ознаки не можна пояснити іншими хворобами чи станами[4].
- Повторювані атаки позиційного головокружіння чи запаморочення, що виникають під час лягання чи обертання на бік у ліжку.
- Тривалість атаки до 1 хвилини.
- Виникнення позиційного ністагму, що виникає одразу або з мінімальним запізненням під час проведення supine roll test. Цей ністагм є горизонтальним і на кожному боці б’є до нижнього вуха (є геотропним, тобто у напрямку до землі), а його тривалість не більше 1 хвилини.
- Ці ознаки не можна пояснити іншими хворобами чи станами[4].
- Повторювані атаки позиційного головокружіння чи запаморочення, що виникають під час лягання чи обертання на бік у ліжку.
- Виникнення позиційного ністагму, що виникає одразу або з мінімальним запізненням під час виконання supine roll test. Цей ністагм є горизонтальним і на кожному боці б’є до верхнього вуха (є агеотропним, тобто у напрямку від землі), а його тривалість більше 1 хвилини.
- Ці ознаки не можна пояснити іншими хворобами чи станами[4].
- Повторювані атаки позиційного головокружіння чи запаморочення, що виникають під час лягання чи обертання на бік у ліжку.
- Тривалість атаки до 1 хвилини.
- Ніякого головокружіння чи ністагму під час провокативних маневрів.
- Ці ознаки не можна пояснити іншими хворобами чи станами[4].
- Повторювані атаки позиційного головокружіння чи запаморочення, що виникають під час лягання чи обертання на бік у ліжку.
- Тривалість атаки до 1 хвилини.
- Виникнення позиційного ністагму, що виникає одразу або з мінімальним запізненням під час виконання маневру Дікс—Голлпайка чи тесту з висячою головою. Цей ністагм є вертикальним, б’є донизу і триває до 1 хвилини.
- Ці ознаки не можна пояснити іншими хворобами чи станами[4].
- Повторювані атаки позиційного головокружіння чи запаморочення, що виникають під час лягання чи обертання на бік у ліжку.
- Наявний позиційний ністагм, що виникає одразу або з певним запізненням (до кількох секунд) при виконанні напівманевру Дікс—Голлпайка. Цей ністагм є комбінацією ротаційного ністагму, котрий б’є до нижнього вуха, та вертикального, який б’є нагору (до чола), а його тривалість більша за 1 хвилину.
- Ці ознаки не можна пояснити іншими хворобами чи станами[4].
- Повторювані атаки позиційного головокружіння чи запаморочення, що виникають під час лягання чи обертання на бік у ліжку.
- Тривалість атаки до 1 хвилини.
- Виникнення позиційних ністагмів, які типові для каналолітіазів декількох каналів, під час виконання маневру Дікс—Голлпайка та supine roll test.
- Ці ознаки не можна пояснити іншими хворобами чи станами[4].
ДППЗ є другою найчастішою причиною звертань через головокружіння[16], і найчастішим периферійний вестибулярним розладом[3]. Поширеність захворювання за різними даними становить 64 особи на 100 000 населення, за іншими — 140 на 100 000[17]. Жінки страждають на ДППЗ частіше, ніж чоловіки (майже дві третини випадків припадають на жіночу стать)[18]. Хоча розлад може траплятися у будь-якому віці, діти до 15 років становлять лише 1% від усіх випадків ДППЗ[19]. Пік захворювання припадає на 5–7 декаду життя[3]. 95% випадків мають ідіопатичну природу і саме тут можна спостерігати перевагу у захворюваності в жінок та старших людей, у випадку вторинних форм співвідношення становить 1:1, особи, молодші за 35 років, зазвичай перенесли травму голови. Не існує чітких факторів ризику, а різні дослідження часом надають протилежні дані, однак до потенційних факторів, які підвищують шанс на виникнення ДППЗ, відносять остеопороз, дефіцит вітаміну D, супутню мігрень, гіперхолестеролемію та низьку фізичну активність[20].

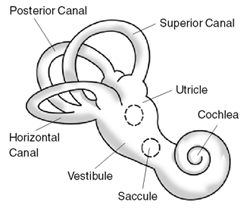
Внутрішнє вухо (лат. auris interna) людини складається з кістокового (лат. labyrinthus osseus) та перетинчастого (лат. labyrinthus membranaceus) лабіринтів. Кістковий лабіринт складається зі завитки (лат. cochlea), котра пов'язана зі слухом, та двох філогенетично старіших[21] частин, що пов'язані з рівновагою: присінку (лат. vestibulum) та півколових каналів (лат. canales semicirculares)[22]. Саме останні є місцем виникнення ДППГ. Всередині кісткового лабіринту розміщений перетинчастий, утворений волокнистою сполучною тканиною, та який по суті являє собою систему порожнин, виповнених ендолімфою. Рух останньої відіграє важливу роль у формуванні відчуття рівноваги і симптомів ДППГ. У присінку наявні два важливих утворення перетинчастого лабіринту: мішечок (лат. sacculus), який відповідає за відчуття горизонтальний лінійних прискорень (наприклад, у рухомому авті) та маточка (лат. utriculus), яка сприймає вертикальні лінійні прискорення (відчуття руху в ліфті)[23]. І мішечок, і маточка є отолітовими органами; дегенерація та розотолітового апарату маточки є джерелом отолітів (отоконій) у протоках півколових каналів[24].
Отоліти — це дрібні кристалики, основою яких я кальцію карбонат. За нормальних умов вони розчиняються і не спричиняють жодних симптомів. Певну кількість таких кристалів знаходять в каналах безсимптомних осіб; для появи симптомів в протоках каналів має накопичитися певна кількість отолітів, які або будуть здатні ефективно «тягти» ендолімфу за собою, або своєю вагою будуть тягнути купол під дією гравітації[25].

Півколових каналів є три — задній (лат. canalis semicircularis posterior), бічний, або горизонтальний (лат. canalis semicircularis lateralis seu horizontalis) та передній, або верхній (лат. canalis semicircularis superior seu anterior). Передній канал розташований більше в сагітальній площині і найкраще реагує на нахиляння та захиляння голови; задній канал розташований у фронтальній площині, реагує на нахилення голови ліворуч та праворуч; горизонтальний канал розміщений в однойменній площині, реагує на обертання голови праворуч та ліворуч[26]. Кожен канал має ширшу ампульну ніжку (лат. crus osseum ampullare) та тоншу вільну (лат. crus osseum simplex); кожна ампулярна ніжка окремим отвором впадає у присінок, окремий отвір має і вільна ніжка бічного каналу, вільні ніжки переднього та заднього каналів формують спільну ніжку (лат. crus osseum commune) і відповідно мають спільний отвір[22]. Саме через отвори вільних ніжок отоліти потрапляють до проток півколових каналів[27].
Всередині каналів розташовані протоки (лат. ductus semicirculares). В ампулярній частині півколових каналів розташовані ампулярні гребені (лат. cristae ampullaris), що іннервуються присінково-завитковим нервом[23]. Ампулярний гребінь вкритий волосковими клітинами, які мають два типи відростків: близько 50 коротших стереоцилій та одну довшу кіноцилію. Якщо стереоцилії рухають до кіноцилії, то виникає збудження, якщо ж від кіноцилії — гальмування[28]. Відростки волоскових клітин вкриті желеподібним утвором — куполом ампули лат. cupula ampullaris)[23]. Купула виповнює просвіт каналу таким чином, що ніяке стороннє тіло не може покинути канал з цієї сторони[29].
Якщо тіло загалом чи окремо голова починають обертатися, то кістковий та мембранозний лабіринти, які прикріплені до інших структур голови, починають обертатися миттєво з головою в тому самому напрямку. Однак, ендолімфа через інерцію залишається на місці і відносно голови та лабіринтів рухається у протилежний бік: саме у цей момент купол відхиляється під тиском ендолімфи, волоскові клітини деполяризуються. Як наслідок, сигнал про зміну положення прямує до мозку: виникає відчуття обертання. Сигнал також прямує і до окорухових центрів — очі відхиляються у протилежну сторону до обертання чи нахилення голови. Останнє є основою виникнення вестибуло-окулярного рефлексу. Далі через тертя ендолімфа починає рухатися і за якийсь час її швидкість дорівнює швидкості обертання голови: за такої ситуації купол повертається до свого початкового положення, відчуття обертання зникає. Якщо голова припиняє обертатися, то по тій же інерції ендолімфа ще якийсь час рухається, спричиняючи відчуття обертання в протилежну сторону до початкового напрямку обертання[26][29].

Описані два класичних механізми, яким чином отоліти викликають голокружіння чи запаморочення.
Першим був описаний механізм купулолітіазу (буквально «каміння на куполі») 1969 року. Автор відкриття, Гарольд Шукнехт, вважав, що отоліти під дією гравітації опускалися до найнижчого місця у лабіринті — ампули заднього півколового каналу — та осідали на куполі. Важчий купол під дією гравітації при зміненій позиції відхилявся, викликаючи зміну потенціалу волоскових клітин, невідповідність сигналів між обома лабіринтами і, як наслідок, голокружіння[30][13]. Купулолітіаз може пояснити певну кількість випадків ДППГ, однак лише невелику. Він не може пояснити такі типові для більшості пацієнтів явища, як коротку тривалість ністагму при маневрах чи згасання ністагму та головокружіння при тривалішому проведенні маневрів[30].
Теорією, яка це пояснює, є каналолітіаз («каміння в каналі»). Її суть полягає в наявності вільних отолітів у протоках півколових каналів. Під час обертання головою, вони можуть рухатися від ампули чи в напрямку до неї і за принципом поршня переміщати ендолімфу перед собою, спричиняючи відхилення купола в одну чи іншу сторону[13]. Обидві теорії пояснюють і різницю в інтенсивності та тривалості симптомів у різних пацієнтів: вільні отоліти, тиснучи на ендолімфу, викликають сильніше відхилення купола, ніж якби вони осіли на ній. При подальшому осіданні отолітів у найнижчій точці каналу, вони перестають рухатися та тиснути на ендолімфу, купол повертається до свого нейтрального положення, голокружіння зникає. Це пояснює інтенсивніші, різкіші, але коротші прояви головокружіння та ністагму при каналолітіазі. У випадку купулолітіазу купол відхилений так довго, як утримується позиція голови, за якої він відхилився. Симптоми у такому випадку виникають більш поступово, можуть тривати весь час, допоки утримується вище згадане положення, якщо згасання і виникає, то воно трапляється через адаптацію рецепторів і вимагає більше часу в порівнянні з каналолітіазем[25]
Каналолітіазем можна пояснити типові прояви ДППЗ:
- напрямок ністагму при маневрах (англ. direction) — детальніше у наступному підрозділі;
- поява головокружіння та ністагму зі затримкою (англ. latency) — відхилення куполу викликає потенціал дії не одразу, а з невеликою затримкою, під час якої подразник має досягнути порогу деполяризації;
- тривалість головокружіння (англ. duration) — перехідність головокружіння пояснюється тим, що отоліти під дією гравітації досягають найнижчого положення в каналі за певної позиції голови, де осідають і більше не «штовхають» ендолімфу; цей процес займає здебільшого декілька десятків секунд;
- перебіг (англ. course) симптомів у вигляді crescendo-decrescendo — отоліти зі стану не рухомості починають рухатися під дією гравітації, найшвидше рухаються під час осідання (падіння) та знову повертаються до нерухомого стану після осідання;
- зміна напряму (англ. reversal of direction) ністагму при вставанні — наприклад у випадку заднього півколового каналу, при підйому отоліти будуть рухатися у протилежну сторону, ніж коли особа лежала і їй проводили маневр, лікар у цей момент може бачити ністагм, який буде мати протилежний напрямок, ніж ністагм під час маневру;
- згасання, чи втома (англ. fatigability) ністагму та головокружіння під час повторних маневрів — нерухомі отоліти схильні формувати агломерати; останні мають більшу вагу, ніж окремий кристал, сильніше рухають ендолімфу і викликають інтенсивніші симптоми; часте повторювання маневрів не дають змоги отолітам сформувати агломерати; це також пояснює, чому найсильніші симптоми людина відчуває зранку під час прокидання, а протягом дня симптоми дещо послаблюються[31].
Сигнали від півколовий каналів через волокна присінково-завиткового нерву прямують до ядер в стовбурі мозку, а від них до окоруховий м'язів, забезпечуючи рухи очей:
| Активований канал | М'язи | Рухи очей | [32][33] | |
|---|---|---|---|---|
| Активовані м'язи | Загальмовані м'язи | |||
| Передній півколовий | Іпсилатеральний верхній прямий м'яз | Іпсилатеральний нижній прямий м'яз | Підняття очного яблука іпсилатерально | |
| Контрлатеральний нижній косий м'яз | Контралетаральний верхній косий м'яз | Ексиклодукція (зміщення верхнього полюсу назовні) очного яблука контрлатерально | ||
| Горизонтальний півколовий | Контралатеральний бічний прямий м'яз | Іпсилатеральний бічний прямий м'яз | Відведення очного яблука на протилежну сторону | |
| Іпсилатеральний присередній прямий м'яз | Контлатеральний присередній прямий м'яз | |||
| Задній півколовий | Іпсилатеральний верхній косий м'яз | Іпсилатеральний нижній косий м'яз | Інциклодукція (зміщення верхнього полюсу досередини) очного яблука іпсилатерально | |
| Контлатеральний нижній прямий м'яз | Контралетаральний верхній прямий м'яз | Опускання очного яблука контралетерально | ||
| Іпсилатеральний — на тій же стороні; контралатеральний — на протилежній стороні | ||||

Півколові канали формують формують між собою функціональні пари, коли під час певного руху головою один з каналів пари збуджується, а в іншому виникає гальмування: такими парами є два горизонтальних канали, передній лівий та правий задній (в англомовній літературі часто позначена як LARP (left anterior and right posterior) та правий передній і лівий задній (RALP — right anterior and left posterior). Як наслідок виникають рухи очима, які потрібні для забезпечення максимальної гостроти зору[34].
За нормальних умов активація одного каналу та гальмування іншого добре збалансовані. За наявності отолітів у каналі цей баланс порушений (канал або невчасно загальмований, або надміру збуджений), як і амплітуда викликаного руху очей, виникає конфлікт з іншими системами відчуттів. Мозок намагається відновити баланс. При спогляданні очей за таких умов ми побачимо ритмічний ністагм: його повільна фаза — це патологічне відхилення ока при неправильній функції каналу , а швидка фаза — це спроба мозку скорегувати цю патологію; швидка фаза має протилежний напрям повільній[35].
Евальдом[en] описані три закони, які пояснюють, як активізуються канали і як при цій активації виникає ністагм. Їхнє теоретичне знання необхідне для практичного виконання провокативних маневрів у пацієнтів з ДЗЗП та правильного тлумачення ністагму[36].
Перший закон каже, що стимуляція каналу спричиняє рух очима в площині цього каналу. Ністагм також буде виникати у цій самій площині. Так, наприклад, активація горизонтального каналу викликає рух очей в однойменній площині, компесаторна реакція також виникатиме в ній[37].
Другий закон каже, що ампулопетальний напрям руху ендолімфи (тобто у напрямі до ампули) у горизонтальних каналах викликає більше збудження, ніж ампулофугальний (від ампули)[38][39].
Третій закон каже, що у випадку переднього чи заднього каналів, ситуація протилежна: ампулофугальний рух спричиняє збудження у цих каналах[38]. Наприклад, при проведенні маневру Дікс—Голлпайка захиляння голови викликає ампулофугальний рух отолітів та ендолімфи, що активує задній канал. Ця активація веде до опускання очних яблук та їхнього обертання всередину до носу, мозок же ж намагається відкорегувати це відхилення, як наслідок виникає швидка фаза ністагму, яка для заднього каналу є типовою: у напрямку нагору та з ротацією очних яблук назовні[39].
Здебільшого збору скарг та проведення діагностичних маневрів достатньо для встановлення діагнозу. Вірогідною стороною ураження є та, на якій симптоми виникають чи є інтенсивнішими, її тестують першою, проте завжди перевіряють обидва вуха[40]. Проведення додаткових обстежень обґрунтоване у випадку нетипового ністагму при проведенні маневру чи наявності інших ознак пошкодження нервової системи[2].
Існує велика кількість різноманітних маневрів для різних механізмів ДППЗ (каналолітіаз, купулолітіаз) та локалізації процесу (задній, бічний, передній півколовий канал, їхня комбінація тощо).
У діагностиці ДППЗ заднього півколового каналу здебільшого використовують один із трьох маневрів: маневр Дікс—Голлпайка (англ. Dix-Hallpike maneuver), маневр Семона (англ. Semont maneuver) та маневр Семона-плюс (англ. SemontPLUS). Два останні є як діагностичними, так і лікувальними маневрами. Усі три маневри застосовують насамперед у випадку каналолітіазу, основного домінантного механізму виникнення ДППЗ. У випадку купулолітіазу заднього півколового каналу, надзвичайно рідкісної форми, можна використовувати маневр Дікс-Голлпайка чи його варіант — напівманевр Дікс-Голлпайка[41].
При маневрі Дікс—Голлпайка (інша назва тест Нілена—Барані[42]) сидячому пацієнту спочатку повертають голову на 45° на потенційно хвору сторону та захиляють голову дозаду на 20°. Далі його кладуть на спину і спостерігають за очима. Якщо на цій стороні дійсно наявні отоліти в задньому півколовому каналі, то лікар може побачити типовий ністагм: він б'є на гору до чола та до нижнього вуха, зазвичай виникає не одразу, спочатку його інтенсивність росте, досягає піку, надалі затихає та зникає, загальна тривалість до 1 хвилини. Опісля згасання ністагму пацієнта повертають до сидячого положення і по невеликій паузі перевіряють протилежну сторону[40]. Під час повернення з лежачого положення до сидячого у пацієнта може виникнути короткий епізод головокружіння з ністагмом, що має протилежний напрям (б'є донизу) і пов'язаний з протилежним рухом отолітів[42].
При маневрі Семона сидячий пацієнт обертає голову на 45° на здорову сторону та фіксує таку позицію. Лікар далі кладе тулуб пацієнта на протилежний (хворий) бік (тобто переміщує тіло на 90°, пацієнт перебуває у бічному положенні, вухо, що обстежують, знаходиться знизу, очі дивляться на стелю). Має виникнути ністагм, який ідентичний при проведенні тесту Дікс—Голлпайка[40]. Якщо він виник, можна одразу провести другий лікувальний етап: тулуб пацієнта переміщується на 180° на протилежну сторону (тобто пацієнт бічне положення на здоровій стороні, його очі під кутом 45° дивляться на підлогу, хворе вухо знаходиться зверху)[43]. Маневр Семона особливо підходить літнім людям чи особам з проблемами з хребтом[44]. Модифікацією тесту, яка збільшує його діагностичну та терапевтичну ефективність вважають маневр Семона-плюс. Різниця полягає у тому, що під час першого етапу, коли тіло кладуть на хвору сторону, переміщення складає не 90°, а 150°[45].
Напівманевр Дікс—Голлпайка полягає у тому, що пацієнт обертає свою голову на 45°, як і в класичному варіанті, однак не захиляє голову дозаду на 20°. Коли він лягає на спину, його голову та верхня частина тулубу припідняті на 30°[41]. Деякі дані вказують, що такий модифікований маневр більш ефективний у діагностиці купулолітіазу заднього півколового каналу, ніж класичний[46]. Інші дані вказують на еквівалентність тестів[41]. У будь-якому випадку, очікуваний ністагм за своїм напрямом не відрізняється від такого у випадку каналолітіазу, але є інтензивнішим, може виникати без латенції, тривати більше, ніж 60 секунд[4].
Найпопулярнішим тестом для діагностики ДППЗ бічного півколового каналу є supine (head) roll test (інша назва тест Паніні—Макклура[47]), що з англійської можна приблизно перекласти як «тест з обертанням (голови) лежачи». Іншим популярним діагностични методом є bow and lean test (приблизний переклад «тест з нахилом тулуба вперед та назад»).
При supine roll test пацієнт лежить на спині з головою піднятою на 25°. Далі лікар обертає голову на 90° — спочатку на потенційно хвору сторону, опісля на іншу. У випадку каналолітіазу отоліти знаходяться у дистальній частині каналу. У випадку каналолітіазу отоліти знаходяться в дистальній частині каналу. При обертанні голови на хвору сторону, отоліти починають рухатися у напрямку до ампули, що активує цей канал і спричиняє відведення очей на протилежну сторону, яке мозок намагається скоригувати швидким рухом очей на протилежну сторону (виникає геотропний ністагм, тобто у напрямку до землі, який має характерні для каналолітіазу характеристики)[48]. При обертанні на інший (здоровий) бік, отоліти у хворому вусі рухаються від ампули, що викликає гальмування у цьому каналі. Очі відхиляються у сторону хворого вуха, мозок коригує це відхилення швидким рухом на протилежну здорову сторону — знову виникає геотроний ністагм. Сторона, на якій геотроний ністагм сильніший, є стороною з купулолітіазом[49].
У випадку купулолітіазу, обертання голови на уражений бік спричинить ампулофугальне відхилення ампули (на ній нагромаджуються важкі отоліти, які тягнуть її за вектором гравітації): виникає гальмування, протилежний горизонтальний канал є активнішим, він викликає відведення очей на сторону, яке мозок корегує швидким рухом очей на здорову сторону (виникає агеотропний ністагм, тобто у напрямку від землі, з типовими для купулолітіазу характеристиками)[50]. Обертання на здоровий бік спричиняє ампулопетальне відхилення купули з купулолітіазем: виникає збудження, очі відхиляються у бік здорового вуха, мозок коригує це відхилення швидким рухом у протилежну сторону, знову виникає агеотропний ністагм. Сторона, на якій агеотроний ністагм є слабшим, є стороною з купулолітіазом[49].
| Supine roll test | [49] | ||
|---|---|---|---|
| Сторона ураження | Каналолітіаз | Купулолітіаз | |
| Правий горизонтальний канал | Геотроний ністагм сильніший на правій стороні і слабший на лівій | Агеотроний ністагм слабший на правій стороні і сильніший на лівій | |
| Лівий горизонтальний канал | Геотроний ністагм сильніший на лівій стороні і слабший на правій | Агеотроний ністагм слабший на лівій стороні і сильніший на правій | |
При bow and lean test пацієнт спочатку зігне свою голову вперед на 30°, а також нахилить допереду своє тіло на 90° (стадія «bow», тобто нахиляння вперед). У випадку каналолітіазу отоліти рухатимуться до ампули, викликаючи збудження. Лікар бачитиме горизонтальний ністагм, який битиме в напрямку хворого вуха. У випадку купулолітіазу горизонтальний ністагм битиме на здоровий бік. Далі слідує фаза «lean», тобто нахиляння назад. Тулуб пацієнта рівний, але голова закинута на 60° дозаду. У випадку каналолітіазу отоліти рухатимуться від ампули, викликаючи гальмування. Лікар бачитиме горизонтальний ністагм, котрий прямуватиме у сторону від хворого вуха. У випадку купулолітіазу ситуація протилежна: ністагм битиме у напрямку хворого вуха[51]
| Позиція | Каналолітіаз | Купулолітіаз | [51] |
|---|---|---|---|
| Bow | Горизонтальний ністагм у напрямку до хворого вуха | Горизонтальний ністагм у напрямку від хворого вуха | |
| Lean | Горизонтальний ністагм у напрямку від хворого вуха | Горизонтальний ністагм у напрямку до хворого вуха |
ДППЗ переднього півколового каналу є надзвичайно рідкісним[52], його частка складає 1-2% відсотки серед всіх ДППЗ[53]. Існують два тести для його виявлення: вже згаданий маневр Дікс—Голлпайка та тест з висячою головою[54]. Вони стосуються каналолітіазу; купулолітіаз переднього каналу є більше теоретичним концептом[53], його міжнародні критерії діагностики відсутні[4].
Маневр Дікс—Голлпайк проводиться так само, як і у випадку з ДППЗ зі заднього півколового каналу, однак ністагм у цьому випадку буде бити донизу (до губ). Інколи він має обертальну складову в напрямку до хворого вуха[49][52].
Під час тесту з висячою головою пацієнт лежить на спині, а його голова з допомогою лікаря максимально наскільки це можливо закинута дозаду. Знову ж таки, має виникнути ністагм, що б'є донизу, обертальна складова теж може з'явитися[55]. Цей маневр є дещо більш чутливим для детекції ДППЗ переднього півколового каналу[52], а також з цього положення можна одразу перейти до проведення лікувального маневру[55].
Окрім встановлення правильного типу ДППЗ включно з його атиповими формами (наприклад, багатоканальне ДППЗ), необхідно виключити інші стани, які супроводжуються періодичним головокружінням чи запамороченням. Вони можуть виникати на рівні вестибулярного апарату, центральної нервової системи (ЦНС), бути проявом соматичного чи психічного розладів[45][56].
Вестибулярні пароксизмальні стани можна розділити на позиційні та спонтанні. Окрім ДППЗ до першої групи належить ще й дуже рідкісний синдром легкої купули. У його випадку через незрозумілі причини купола стає легшою по відношенню до ендолімфи. Наслідком є те, що вона починає відхилятися під впливом гравітації (разом з головою, а не через деякий час під тиском ендолімфи, як описано в розділі «Механізм»). Синдром легкої купули трапляється виключно в горизонтальних каналах. При проведені supine roll test можна побачити геотропний ністагм, який не припиняється (при ДППЗ геотропний ністагм є наслідком купулолітіазу і з часом згасає)[57][58].
До другої групи належать вестибулярна мігрень, хвороба Меньєра, вестибулярна пароксизмія[45][56]. Головними відмінностями між ними та ДППЗ є те, що вони виникають спонтанно за різних умов (у спокої, при обертанні, при хотьбі), а також негативні діагностичні маневри. Основою вестибулярної мігрені є різна комбінація типових для неї головних болей та епізодів головокружіння, інколи при обстеженні можна побачити спонтанний чи спровокований поглядом ністагм[59]. Для хвороби Меньєра характерні спонтанні атаки як головокружіння, так і порух слуху, часто з відчуттям «води» у вусі, раптові падіння (отолітові кризи Тумаркіна). З часом зниження гостроти слуху стає постійним, насамперед це стосується низьких та середніх частот[60]. Пацієнт з вестибулярними пароксизміями буде скаржитися на часті спонтанні стереотипні і дуже короткі атаки головокружіння. Неврологічне та отологічне обстеження буде нормальним. Класичною причиною є стиснення артерією присінково-завиткового нерву[61].
Серед розладів ЦНС нагадувати ДППЗ можуть центральне позиційне запаморочення та транзиторні ішемічні атаки у вертибро-базилярному басейні[45]. Пацієнти з центральним позиційним запамороченням мають ідентичні скарги, як при ДППЗ, однак при діагностичному маневрі лікар буде бачити нетиповий ністагм[62]:
| Характеристика | ДППЗ | Центальне позиційне головокружіння |
|---|---|---|
| Ністагм | ||
| Затримка | Типово є | Немає або дуже коротка |
| Напрямок | У площині каналу. Наприклад, горизонтальний при стимуляції горизонтального каналу. Вертикально-обертальний при стимуляції заднього чи переднього каналів. | Не відповідає площині каналу. Наприклад, вертикальний при стимуляції горизонтального каналу чи чисто обертальний. |
| Перебіг | Типово висхідно-низхідна інтенсивність | Висхідно-нисхідна інтенсивність рідко |
| Інші знахідки | ||
| Неврологічний статус | Нормальний | Може бути патологія (дизартрія, диплопія, атаксія тощо) |
| Нейровізуалізація | Нормальна КТ/МРТ | Може бути бути патологічна знахідка на КТ/МРТ (демієлінізація, пухлина тощо) |
Причинами центрального можуть бути пухлини, аутоімунні демієлінізуючі захворювання, інсульти, запальні процеси, які вражають мозечок або присінкові ядра в стовбурі мозку. На відміну від ясних прикладів ДППЗ (каналолітіаз заднього чи бічного півколових каналів), коли додаткові методи обстеження непотрібні, у випадку атипового ністагму необхідно провести нейровізуалізацію, аби провести диференційну діагностику між атиповим ДППЗ (наприклад, купулолітіазом заднього чи горизонтального півколових каналів, каналолітіазом переднього півколового каналу тощо) та ушкодженням ЦНС[63].
Судини вертебро-базилярного басейну постачають кров до стовбура мозку, мозочка та внутрішнього вуха. При транзиторній ішемічній атаці (ТІА) пацієнт може відчувати спонтанне головокружіння, але вони зазвичай триває від десятка хвилин до декілька годин. На відміну від ДППЗ діагностичні маневри будуть негативні. ТІА з цього річища також можуть супроводжувати інші неврологічні ознаки (атаксія, диплопія, дисфагія, дизартрія). На ТІА варто думати в особи з високим кардіоваскулярним ризиком (артеріальна гіпертензія, гіперліпідемія, фібриляція передсердь, куріння), спонтанним, а не позиційним головокружінням та негативними провокативними маневрами[64].
У пацієнтів з діабетом, які не дотримуються режиму, глікемія може коливатися, досягаючи як високих, так і низьких значень. Дуже часто при гіпоглікемії може виникати запаморочення. Якщо епізоди гіпоглікемії повторюються, це може створювати ілюзію періодичних епізодів гіршої рівноваги[56]. Запаморочення може виникати і при серцево-судинних хворобах. При ортостатичні гіпотензії пацієнт буде скаржитися на порушення балансу опісля того, як він встав. При класичній формі ортостатичної гіпотензії, коли падіння тиску виникає до 3 хвилин, відносно легко пов'язати вертикалізацію та скарги на головокружіння. Маневри теж будуть негативні. Більшою діагностичною проблемою є віддалена ортостатична гіпотензія, коли падіння тиску з'являється пізніше, ніж за 3 хвилини. У будь-якому випадку, негативні маневри виключать ДППЗ[65]. Пароксизмальні порушення серцевого ритму теж можуть виглядати як повторювані епізоди головокружіння. Причиною є гіпоперфузія головного мозку при неадекватному серцевому викиді. Знахідка на ЕКГ та негативні маневри дозволяють відрізнити їх від ДППЗ[56].
Панічні атаки виникають спонтанно і часто частиною їхньої клінічної картини є запаморочення. Однак, окрім цього панічні атаки зачасту мають багату вегетативну та психічну сиптоматику: сильний страх, серцебиття, відчуття тепла, що шириться тілом, неможливість вдихнути повітря, клубок в горлі, «ватні» ноги тощо. Маневри будуть негативними, неврологічний статус в нормі[66].
Найчастіший вжиток та найбільшу кількість досліджень мають маневри Еплі, Семона та Семона-плюс. Їх використовують як у випадку каналолітіазу, так і купулолітіазу.
Маневр Еплі розпочинається як діагностичний маневр Дікс-Голлпайк: пацієнт повертає голову на 45° та закидує її дозаду на 20°. З допомогою лікаря лягає на спину так, аби голову висіла. Виникає типовий ністагм, що б'є нагору та обертається до хворого вуха. Опісля 30 секунд швидким рухом голова обертається на 90° від хворого боку. Через 20 секунд і тіло, і голова одночасно обертаються на 90° від хворої сторони: пацієнт би мав лежати на здоровому боці тулуба, а його голова би мала дивитися під кутом 45° на підлогу[7]. Виникнення ідентичного (так званого ортотропного) за напрямком та іншими характеристиками ністагму під час цих етапів є прогностичною ознакою, що вказує на ефективність маневру[67][68]. Через 20 секунд пацієнт займе сидяче положення[7].
Етапи проведення маневру Семона та Семона-плюс описані в розділі «Діагностика». Під час етапу, коли пацієнта кладуть на здорову сторону, ністагм, що б'є нагору та обертається до верхнього вуха, є ознакою успішної репозиції. Ротація до нижнього вуха може свідчити про неуспішість маневру[69].
ДППЗ з горизонтального півколового каналу зазвичай не реагує на терапевтичні маневри, які застосовують для лікування цього ж стану в задньому півколовому каналі[7]. Спонтанна ремісія частіша у порівнянні зі заднім каналом[70].
Для лікування каналолітіазу у горизонтальному каналі (геотропний ністагм) зазвичай використовують маневр Лемперта з обертанням на 360° («маневр барбекю»). Спочатку пацієнт лежить на спині, далі обертає голову і тіло на 90° в сторону здорового вуха і в такій позиції перебуває 30 секунд. Дев'яностоградусні обертання зі тридцятисекундними повторюються до того часу, допоки не буде проведений оберт на 360°, після якого пацієнт сідає та закінчує маневр. Існують модифікації, коли маневр завершують по досягненню обертання на 270°.
Іншим варіантом терапії є маневр Гуфоні. Пацієнт кладуть на бік на сторону здорового вуха, опісля 30 секунд повертають голову на 45-60° таким чином, аби обличчя дивилося на підлогу. Таку позицію рекомендовано утримувати 60-120 секунд, після чого пацієнта слід повернути до сидячого положення, під час підняття голова надалі обернута на 45-60°, повернення до нейтрального положення відбувається опісля завершення підйому[7].
Для лікування купулолітіазу (агеотропний ністагм) найчастіше застосовують два підходи: маневр Гуфоні для цього варіанту ДППЗ або двоетапний підхід, коли купулолітіаз спочатку переводять в каналолітіаз, а опісля лікують його вище згаданими маневрами. У випадку маневру Гуфоні для купулолітіазу пацієнта кладуть на сторону хворого вуха, опісля 30 секунд голову обертають на 45-60° у напрямку підлоги, після однієї-двох хвилин пацієнта повертають до сидячого положення. У випадку переведення купулолітіазу в каналолітіаз пацієнт нахиляє голову вперед приблизно на 120° та трясе нею з частотою приблизно 3 Гц (3 рухи за секунду). Далі лікар проводить або маневр Лемперта, або маневр Гуфоні[71][72].
Лікування проводять завдяки модифікованому маневру Яковіно, сторону ураження для його проведення не слід з'ясовувати: пацієнт лежить на спині зі закинутою на 30° головою дозаду, опісля 30 секунд він повертається до сидячого положення з головою у нейтральному положенні. Опісля ще 30 секунд голову нахиляють на 45° допереду, тримають її в такому положені пів хвилини і повертають до нейтрального положення[52][73].

Перші описи позиційного головокружіння належать Адлеру (1897) та Людвігу Брунсу (1897 та 1905), однак у праці Адлера немає деталей, які би чітко вказували на ознаки ДППЗ згідно зі сучасними критеріями, а Брунс описав центральне позиційне головокружіння у випадку пухлин та при цистецеркозі (синдром Брунса), що спричиняв гідроцефалію. 1921 року Роберт Барані став першим, хто однозначно описав випадок ДППЗ зі заднього півколового каналу, спостерігаючи за головокружінням у 27-річної жінки, а також вказав на певні класичні ознаки ністагму: його напрям, згасання та коротку тривалість[74]. Він помилково вважав, що цей стан є хворобою отолітових органів (маточки та мішечка)[13].
Наступним знаковою датою в історії дослідження ДППЗ став 1952 рік, коли Маргарет Рут Дікс та Чарльз Скіннер Голлпайк винайшли маневр, котрий викликав вертикально-обертальний ністагм і який опісля був названий на їхню честь. Вони вперше використали термін «позиційне головокружіння доброякісного парокзимального типу» (англ. positional vertigo of the benign paroxysmal type), котрий у подальшому еволюціонував у сучасну назву, а також описали типові характеристики ністагму та головокружіння при атаці (затримку перед виникненням, висхідно-нисхідну інтенсивність, згасання, зміну напряму при вставанні, напрям ністагму, меншу інтенсивність проявів при повторенні маневру в одного і того ж пацієнта)[74]. Голлпайк також описав дегенерацію отолітового апарату маточки в однієї з пацієнток, чим припустив, що ДППЗ є хворобою внутрішнього вуха і навіть вилікував декілька пацієнток за допомогою лабіринтектомії. Однак, як і Барані, він вважав ДППЗ хворобою отолітового апарату[75].
Гарольд Шлукнехт 1961 року першим припустив, що джерелом ДППЗ є задній півколовий канал. Спочатку він першим висловив гіпотезу про вільний рух отолітів, які при певних рухах спричиняли би аплопетальне відхилення ампули (тобто по суті запропонував теорію каналолітіазу). Хоча його думка була проривною і він вгадав з локалізацією патології, він помилився щодо ампулопетального руху купули. На цю помилку йому вказав Фред Гарберт, який зрозумів, що для виникнення ністагму що б'є нагору та має ротацію до хворого вуха необхідне збудження заднього півколового каналу, що виникає при ампулофугальному русі ендолімфи. 1969 року Шлукнехт модифікував своє припущення і вперше використав теорію купулолітіазу, яку підтвердив гістопатологічними знахідками: отоліти прилипали до ампули і викликали її відхилення під дією гравітації. Дальші гістологічні знахідки купулолітіазу зробили Рубі та Гасек. Однак, купулолітіаз не міг пояснити абсолютно всі характеристики клінічної картини класичного ДППЗ зі заднього півколового каналу.
Теоретичною моделлю, яка набагато краще пояснювала механізм ДППЗ стала теорія каналолітіазу, тобто вільного руху отолітів в півколових каналів, яку відродили Стівен Голл, Ральф Рубі та Джозеф Макклер 1979 року, але цього разу вони правильно припустили, що рух отолітів викликатиме ампулофугальний рух ендолімфи. Вони також вважали, що і каналолітіаз, і купулолітіаз є правильними теоріями, які викликають дещо відмінні характеристики ДППЗ[74]. Подібну теорію незалежно запропонував Джон Еплі. Гістологічне підтвердження теорія здобула тільки 1992 року, коли вільні отоліти під час операції спостерігали Лорн Парнз та Макклер.
До 80-тих ДППЗ асоціювали виключно зі заднім півколовим каналом, однак 1985 року Макклер описав та надав теоретичне пояснення ДППЗ бокового півколового каналу з двобічним геотропним ністагмом, механізмом якого він бачив каналолітіаз[75]. Інший варіант — з двобічним агеотропним ністагмом через купулолітіаз — був описаний Бало через 10 років[76]. Брандт ще 1994 року припустив існування ДППЗ пов'язаного з переднім півколовим каналом, однак клінічний опис з'явивився тільки через 2 роки у праці Гердмана та Туси[75].
У 40-х роках XX століття Коуторн запропонував перший лікувальний маневр, який полягав у повторенню рухів, що викликали запаморочення. Вважалося, що з часом мала би відбутися центральна адаптація — мозок би зкомпенсував неправильну інформацію з внутрішнього вуха.
Наступний етапом, опісля відкриття теорії купулолітіазу, став маневр Брандта—Дароффа, запропонований 1980 року. Його проводили за госпіталізації: пацієнт що три години лягав на бік на сторону ураженого вуха, лежав у такому положенні тридцять секунд, опісля на короткий час займав протилежну позицію. Лікування тривало 7-10 днів і дійсно поліпшувало стан у більшості пацієнтів. На основі маневру Брандта—Дароффа, Семон запропонував дещо модифікований та лікарем контрольований підхід, який згодом отримав його назву (маневр Семона)[75].
1992 року Еплі опублікував статтю, у котрій чітко розписав набіру контрольованих рухів, необхідних для лікування ДППЗ зі заднього півколового каналу у випадку каналолітіазу[77], хоча ще з 1980 року він проводив практичний курс під час зустрічах Американської академії отоларингології, хірургії голови та шиї.
Еплі також першим припустив, що лікування ДППЗ з бічного каналу полягатиме в обертанні на 360° в сторону здорового вуха[75]. Першу задокументовану та спробу вилікувати цей варіант хвороби провів Бало з колегами в 1993 році, їхній маневр полягав у обертанні пацієнта на 180° в сторону здорового вуха та забороні лежати на спині протягом наступних 48 годин. Лікування виявилось неефективним[78]. 1996 року Лемперт з колегами опублікували результати проведення маневру з обертанням на 270° в сторону здорового вуха — терапія виявились ефективною, маневр отримав назву на честь основного автора (маневр Лемперта)[79]. Гуфоні описав свій маневр 1998 року[80], його модифікацію за Аппіані описали через три роки[81].
Довший час для лікування ДППЗ переднього півколового каналу використовували різні модифікації маневрів, які типово застосовують у випадку ДППЗ заднього каналу. 2009 року Яковіно описав спеціально розроблений маневр для цього варіанту ДППЗ[82].
- ↑ а б в г D Nuti, M Masini, M Mandalà Benign paroxysmal positional vertigo and its variants // Handbook of clinical neurology — Elsevier, 2016. — Vol. 137. — P. 241–256. — ISSN 0072-9752; 2212-4152 — doi:10.1016/B978-0-444-63437-5.00018-2
- ↑ а б в Niemensivu, Riina (6 вересня 2017). Настанова 00858. Доброякісне пароксизмальне позиційне головокружіння (ДППГ). Міністерство охорони здоров'я України. Процитовано 18 квітня 2025.
- ↑ а б в Strupp et al, 2023, с. 148.
- ↑ а б в г д е ж и к л von Brevern, Michael; Bertholon, Pierre; Brandt, Thomas; Fife, Terry; Imai, Takao; Nuti, Daniele; Newman-Toker, David (15 жовтня 2015). Benign paroxysmal positional vertigo: Diagnostic criteria: Consensus document of the Committee for the Classification of Vestibular Disorders of the Bárány Society. Journal of Vestibular Research. Т. 25, № 3,4. с. 105—117. doi:10.3233/VES-150553. Процитовано 11 грудня 2024.
- ↑ а б Strupp et al, 2023, с. 149.
- ↑ Furman et al, 2016, с. 243—244.
- ↑ а б в г д е Bhattacharyya, Neil; Gubbels, Samuel P.; Schwartz, Seth R.; Edlow, Jonathan A.; El‐Kashlan, Hussam; Fife, Terry; Holmberg, Janene M.; Mahoney, Kathryn; Hollingsworth, Deena B. (2017-03). Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (Update). Otolaryngology–Head and Neck Surgery (англ.). Т. 156, № S3. doi:10.1177/0194599816689667. ISSN 0194-5998. Процитовано 11 грудня 2024.
- ↑ Strupp et al, 2023, с. 155.
- ↑ Strupp et al., 2023, с. 158.
- ↑ Kim, Hyo-Jung; Kim, Ji-Soo (15 грудня 2017). The Patterns of Recurrences in Idiopathic Benign Paroxysmal Positional Vertigo and Self-treatment Evaluation. Frontiers in Neurology. 8. doi:10.3389/fneur.2017.00690. ISSN 1664-2295. PMC 5736533. PMID 29326650.
{{cite journal}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ Zhu, Yanhan; He, Xiaoming; Hu, Mei; Mao, Chun; Liu, Zheng; Yang, Xu; Yang, Jing; Chang, Liying (1 серпня 2024). Objective findings in patients with multi-canal benign paroxysmal positional vertigo. Ear, Nose & Throat Journal (англ.). 103 (8): NP508—NP513. doi:10.1177/01455613211066679. ISSN 0145-5613.
- ↑ Pollak, Lea; Michael, Tal (2019-08). Bilateral Posterior Canal Benign Paroxysmal Positional Vertigo Tends to Reoccur. Otology & Neurotology (англ.). 40 (7): 946—950. doi:10.1097/MAO.0000000000002252. ISSN 1531-7129.
- ↑ а б в г д Lee, Seung-Han; Kim, Ji Soo (2010). Benign Paroxysmal Positional Vertigo. Journal of Clinical Neurology (англ.). Т. 6, № 2. с. 51. doi:10.3988/jcn.2010.6.2.51. ISSN 1738-6586. PMC 2895225. PMID 20607044. Процитовано 7 грудня 2024.
{{cite news}}: Обслуговування CS1: Сторінки з PMC з іншим форматом (посилання) - ↑ Bhattacharyya, Neil; Gubbels, Samuel P.; Schwartz, Seth R.; Edlow, Jonathan A.; El‐Kashlan, Hussam; Fife, Terry; Holmberg, Janene M.; Mahoney, Kathryn; Hollingsworth, Deena B. (2017-03). Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (Update). Otolaryngology–Head and Neck Surgery (англ.). 156 (S3). doi:10.1177/0194599816689667. ISSN 0194-5998.
- ↑ AWMF Leitlinienregister. register.awmf.org. Процитовано 18 квітня 2025.
- ↑ Strupp et al, 2023, с. 6.
- ↑ Kim, Maru; Lee, Dae-Sang; Hong, Tae Hwa; Joo Cho, Hang (2018-12). Risk factor of benign paroxysmal positional vertigo in trauma patients: A retrospective analysis using Korean trauma database. Medicine (англ.). Т. 97, № 49. с. e13150. doi:10.1097/MD.0000000000013150. ISSN 0025-7974. PMC 6310538. PMID 30544375. Процитовано 3 грудня 2024.
{{cite news}}: Обслуговування CS1: Сторінки з PMC з іншим форматом (посилання) - ↑ Strupp, 2023, с. 148.
- ↑ Choi, Hyo Geun; Kim, Gibbeum; Kim, Byeong Joon; Hong, Sung Kwang; Kim, Hyung-Jong; Lee, Hyo-Jeong (2020-05). How rare is benign paroxysmal positional vertigo in children? A review of 20 cases and their epidemiology. International Journal of Pediatric Otorhinolaryngology (англ.). Т. 132. с. 110008. doi:10.1016/j.ijporl.2020.110008. Процитовано 3 грудня 2024.
- ↑ Strupp et al, 2023, с. 157—158.
- ↑ Furman et al, 2016, с. 2.
- ↑ а б Головацький та ін., 2019, с. 360—361.
- ↑ а б в Головацький та ін., 2019, с. 362—364.
- ↑ Niu, Xiaorong; Han, Peng; Duan, Maoli; Chen, Zichen; Hu, Juan; Chen, Yanfei; Xu, Min; Ren, Pengyu; Zhang, Qing (26 серпня 2022). Bilateral Dysfunction of Otolith Pathway in Patients With Unilateral Idiopathic BPPV Detected by ACS-VEMPs. Frontiers in Neurology. Т. 13. doi:10.3389/fneur.2022.921133. ISSN 1664-2295. PMC 9462380. PMID 36090849. Процитовано 4 грудня 2024.
{{cite news}}: Обслуговування CS1: Сторінки з PMC з іншим форматом (посилання) Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ а б Furman et al, 2016, с. 242.
- ↑ а б NASA Courses for doctors. www.nasafordoctors.co.za. Процитовано 6 грудня 2024.
- ↑ Álvarez-Morujo de Sande, M.G.; González-Aguado, R.; Guerra-Jiménez, G.; Domènech-Vadillo, E.; Galera-Ruiz, H.; Figuerola-Massana, E.; Ramos-Macías, á.; Morales-Angulo, C.; Martín-Mateos, A.J. (2019-09). Probable benign paroxysmal positional vertigo, spontaneously resolved: Incidence in medical practice, patients’ characteristics and the natural course. Journal of Otology (англ.). Т. 14, № 3. с. 111—116. doi:10.1016/j.joto.2019.04.002. PMC 6712351. PMID 31467509. Процитовано 6 грудня 2024.
{{cite news}}: Обслуговування CS1: Сторінки з PMC з іншим форматом (посилання) - ↑ Furman et al, 2016, с. 4—5.
- ↑ а б Furman et al, 2016, с. 11.
- ↑ а б Acibadem Mehmet, Ali Aydinlar; Koç, Ahmet (3 лютого 2022). Benign Paroxysmal Positional Vertigo: Is It Really an Otolith Disease?. The Journal of International Advanced Otology. Т. 18, № 1. с. 62—70. doi:10.5152/iao.2022.21260. PMC 9449901. PMID 35193848. Процитовано 7 грудня 2024.
{{cite news}}: Обслуговування CS1: Сторінки з PMC з іншим форматом (посилання) - ↑ Strupp et al, 2023, с. 156—157.
- ↑ Bittar, Roseli Saraiva Moreira; Mezzalira, Raquel Mezzalira; Furtado, Paula Lobo; Venosa, Alessandra Ramos; Sampaio, Andre Luis Lopes; Pires de Oliveira, Carlos Augusto Costa (2011). Benign paroxysmal positional vertigo: diagnosis and treatment. The International Tinnitus Journal. Т. 16, № 2. с. 135—145. ISSN 0946-5448. PMID 22249873. Процитовано 14 грудня 2024.
- ↑ Bronstein, A M; Patel, M; Arshad, Q (2015-02). A brief review of the clinical anatomy of the vestibular-ocular connections—how much do we know?. Eye (англ.). Т. 29, № 2. с. 163—170. doi:10.1038/eye.2014.262. ISSN 0950-222X. PMC 4330278. PMID 25412719. Процитовано 14 грудня 2024.
{{cite news}}: Обслуговування CS1: Сторінки з PMC з іншим форматом (посилання) - ↑ Boutros, Peter J.; Schoo, Desi P.; Rahman, Mehdi; Valentin, Nicolas S.; Chow, Margaret R.; Ayiotis, Andrianna I.; Morris, Brian J.; Hofner, Andreas; Rascon, Aitor Morillo (14 листопада 2019). Continuous vestibular implant stimulation partially restores eye-stabilizing reflexes. JCI Insight (англ.). Т. 4, № 22. doi:10.1172/jci.insight.128397. ISSN 2379-3708. PMC 6948863. PMID 31723056. Процитовано 14 грудня 2024.
{{cite news}}: Обслуговування CS1: Сторінки з PMC з іншим форматом (посилання) - ↑ Argaet, E.C.; Bradshaw, A.P.; Welgampola, M.S. (2019). Benign positional vertigo, its diagnosis, treatment and mimics. Clinical Neurophysiology Practice (англ.). 4: 97—111. doi:10.1016/j.cnp.2019.03.001. PMC 6542326. PMID 31193795.
- ↑ Hornibrook, Jeremy (2004-09). Horizontal Canal Benign Positional Vertigo. Annals of Otology, Rhinology & Laryngology (англ.). Т. 113, № 9. с. 721—725. doi:10.1177/000348940411300908. ISSN 0003-4894. Процитовано 16 грудня 2024.
- ↑ Furman et al, 2016, с. 114.
- ↑ а б Hornibrook, Jeremy (2004-09). Horizontal Canal Benign Positional Vertigo. Annals of Otology, Rhinology & Laryngology (англ.). 113 (9): 721—725. doi:10.1177/000348940411300908. ISSN 0003-4894.
- ↑ а б Parnes, Lorne S.; Agrawal, Sumit K.; Atlas, Jason (30 вересня 2003). Diagnosis and management of benign paroxysmal positional vertigo (BPPV). CMAJ: Canadian Medical Association journal. 169 (7): 681—693. ISSN 0820-3946. PMC 202288. PMID 14517129.
- ↑ а б в Strupp et al., 2023, с. 149—150.
- ↑ а б в Wang, Wenting; Yan, Shuangmei; Zhang, Sai; Han, Rui; Li, Dong; Liu, Yihan; Zhang, Ting; Liu, Shaona; Wu, Yuexia (12 липня 2022). Clinical Application of Different Vertical Position Tests for Posterior Canal-Benign Paroxysmal Positional Vertigo-Cupulolithiasis. Frontiers in Neurology. 13. doi:10.3389/fneur.2022.930542. ISSN 1664-2295. PMC 9315446. PMID 35903115.
{{cite journal}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ а б Jafarov, Sabuhi; Hizal, Evren; Bahcecitapar, Melike; Ozluoglu, Levent N. (27 липня 2020). Upright positioning-related reverse nystagmus in posterior canal benign paroxysmal positional vertigo and its effect on prognosis. Journal of Vestibular Research. 30 (3): 195—201. doi:10.3233/VES-200700.
- ↑ Strupp et al., 2023, с. 159.
- ↑ The Royal Australian College of General Practitioners. Semont manoeuvre for vertigo assessment. Australian Family Physician (англ.). Процитовано 18 квітня 2025.
- ↑ а б в г Strupp et al., 2023, с. 152.
- ↑ Kim, Jae-Myung; Lee, Seung-Han; Kim, Hyo-Jung; Kim, Ji-Soo (2022-11). Less talked variants of benign paroxysmal positional vertigo. Journal of the Neurological Sciences (англ.). 442: 120440. doi:10.1016/j.jns.2022.120440.
- ↑ Marcelli, V. (2016-12). Nystagmus intensity and direction in bow and lean test: an aid to diagnosis of lateral semicircular canal benign paroxysmal positional vertigo (PDF). Acta Otorhinolaryngologica Italica. 36 (6): 520—526. doi:10.14639/0392-100X-795. ISSN 0392-100X. PMC 5317134. PMID 28177336.
- ↑ Strupp et al., 2023, с. 169.
- ↑ а б в г Fife et al., 2021, с. 358.
- ↑ Strupp et al., 2023, с. 171.
- ↑ а б The Bow and Lean Test. The Bow and Lean Test (англ.). Процитовано 19 квітня 2025.
- ↑ а б в г Bhandari, Anita; Bhandari, Rajneesh; Kingma, Herman; Strupp, Michael (24 вересня 2021). Diagnostic and Therapeutic Maneuvers for Anterior Canal BPPV Canalithiasis: Three-Dimensional Simulations. Frontiers in Neurology (English) . 12. doi:10.3389/fneur.2021.740599. ISSN 1664-2295.
{{cite journal}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ а б Porwal, Prateek; V. R., Ananthu; Pawar, Vishal; Dorasala, Srinivas; Bijlani, Avinash; Nair, Prem; Nayar, Ravi (10 березня 2021). Clinical and VNG Features in Anterior Canal BPPV—An Analysis of 13 Cases. Frontiers in Neurology (English) . 12. doi:10.3389/fneur.2021.618269. ISSN 1664-2295.
{{cite journal}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ Pérez-Vázquez, Paz; Franco-Gutiérrez, Virginia (1 грудня 2017). Treatment of benign paroxysmal positional vertigo. A clinical review. Journal of Otology. 12 (4): 165—173. doi:10.1016/j.joto.2017.08.004. ISSN 1672-2930.
- ↑ а б Yacovino, Dario A.; Hain, Timothy C.; Gualtieri, Francisco (2009-11). New therapeutic maneuver for anterior canal benign paroxysmal positional vertigo. Journal of Neurology (англ.). 256 (11): 1851—1855. doi:10.1007/s00415-009-5208-1. ISSN 0340-5354.
- ↑ а б в г Fife et al., 2021, с. 372.
- ↑ Fife et al., 2021, с. 362.
- ↑ Sergio, Carmona,; Javier, Zalazar, Guillermo; Martin, Fernández,; Gabriela, Grinstein,; João, Lemos, (2022-04). Atypical Positional Vertigo: Definition, Causes, and Mechanisms. Audiology Research (англ.). 12 (2). doi:10.3390/audiolre. ISSN 2039-4349. Архів оригіналу за 18 травня 2023.
{{cite journal}}: Обслуговування CS1: Сторінки з посиланнями на джерела із зайвою пунктуацією (посилання) Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ Fife et al., 2021, с. 373—375.
- ↑ Fife et al., 2021, с. 381—384.
- ↑ Fife et al., 2021, с. 389—390.
- ↑ Strupp et al., 2023, с. 153.
- ↑ Strupp et al., 2023, с. 154—155.
- ↑ Fife et al., 2021, с. 388—389.
- ↑ Fife et al., 2021, с. 394—395.
- ↑ Fife et al., 2021, с. 393—394.
- ↑ Oh, Hui Jong; Kim, Ji Soo; Han, Byung In; Lim, Jeong Geun (10 квітня 2007). Predicting a successful treatment in posterior canal benign paroxysmal positional vertigo. Neurology (англ.). 68 (15): 1219—1222. doi:10.1212/01.wnl.0000259037.76469.e4. ISSN 0028-3878.
- ↑ Lou, Yue; Xu, Liangguo; Wang, Yanwen; Zhao, Zexian; Liu, Xiaoli; Li, Yaguo (2020-07). Orthotropic nystagmus in predicting the efficacy of treatment in posterior canal benign paroxysmal positional vertigo. American Journal of Otolaryngology (англ.). 41 (4): 102472. doi:10.1016/j.amjoto.2020.102472.
- ↑ Strupp et al., 2023, с. 162.
- ↑ Strupp et al., 2023, с. 170.
- ↑ Strupp et al., 2023, с. 172.
- ↑ Fife et al., 2021, с. 363—365.
- ↑ Strupp et al., 2023, с. 174.
- ↑ а б в Lanska, Douglas J.; Remler, Bernd (1997-05). Benign paroxysmal positioning vertigo: Classic descriptions, origins of the provocative positioning technique, and conceptual developments. Neurology (англ.). 48 (5): 1167—1177. doi:10.1212/WNL.48.5.1167. ISSN 0028-3878.
- ↑ а б в г д Hornibrook, Jeremy (2011). Benign Paroxysmal Positional Vertigo (BPPV): History, Pathophysiology, Office Treatment and Future Directions. International Journal of Otolaryngology (англ.). 2011: 1—13. doi:10.1155/2011/835671. ISSN 1687-9201. PMC 3144715. PMID 21808648.
{{cite journal}}: Обслуговування CS1: Сторінки із непозначеним DOI з безкоштовним доступом (посилання) - ↑ Yetiser, Sertac; Ince, Dilay (2022-04). Analysis of persistent geotropic and apogeotropic positional nystagmus of the lateral canal benign paroxysmal positional vertigo. Journal of Otology (англ.). 17 (2): 90—94. doi:10.1016/j.joto.2022.01.002. PMC 9349017. PMID 35949550.
- ↑ Ganança, Fernando Freitas; Simas, Ricardo; Ganança, Maurício M.; Korn, Gustavo P.; Dorigueto, Ricardo S. (2005-11). Is it important to restrict head movement after Epley maneuver?. Brazilian Journal of Otorhinolaryngology (англ.). 71 (6): 764—768. doi:10.1016/S1808-8694(15)31246-5. PMC 9443566. PMID 16878246.
- ↑ Baloh, Robert W.; Jacobson, Kathleen; Honrubia, Vicente (1993-12). Horizontal semicircular canal variant of benign positional vertigo. Neurology (англ.). 43 (12): 2542—2542. doi:10.1212/WNL.43.12.2542. ISSN 0028-3878.
- ↑ Lempert, Thomas; Tiel‐Wilck, Klaus (1996-04). A Positional Maneuver for Treatment of Horizontal‐Canal Benign Positional Vertigo. The Laryngoscope (англ.). 106 (4): 476—478. doi:10.1097/00005537-199604000-00015. ISSN 0023-852X.
- ↑ Lee, Jiyeon; Lee, Dong‐Han; Noh, Haemin; Shin, Jung Eun; Kim, Chang‐Hee (2021-08). Immediate and short‐term effects of Gufoni and Appiani liberatory maneuver for treatment of ageotropic horizontal canal benign paroxysmal positional vertigo: A prospective randomized trial. Laryngoscope Investigative Otolaryngology (англ.). 6 (4): 832—838. doi:10.1002/lio2.600. ISSN 2378-8038. PMC 8356861. PMID 34401509.
- ↑ Appiani, Giuseppe Ciniglio; Catania, Giuseppe; Gagliardi, Mario (2001-01). A Liberatory Maneuver for the Treatment of Horizontal Canal Paroxysmal Positional Vertigo:. Otology & Neurotology (англ.). 22 (1): 66—69. doi:10.1097/00129492-200101000-00013. ISSN 1531-7129.
- ↑ Yacovino, Dario A.; Hain, Timothy C.; Gualtieri, Francisco (2009-11). New therapeutic maneuver for anterior canal benign paroxysmal positional vertigo. Journal of Neurology (англ.). 256 (11): 1851—1855. doi:10.1007/s00415-009-5208-1. ISSN 0340-5354.
- Michael Strupp, Thomas Brandt and Marianne Dieterich (2023). Vertigo and Dizziness: Common Complaints. Springer. с. 442. ISBN 978-3030782597.
- Fife, Terry D., ред. (2021). Neuro-Otology. Continuum (англ.) . American Academy of Neurology. 27 (2). ISSN 1080-2371.
- Furman, Joseph M.; Lempert, Thomas, ред. (2016). Neuro-Otology. Handbook of Clinical Neurology. 137: 2—409. ISBN 978-0444634375.
- Головацький А. С., Черкасов В. Г., Сапін М. Р., Парахін А. І., Ковальчук О. І. Анатомія людини у трьох томах. — 7-ме, доопрацьоване. — Вінниця : Нова Книга, 2019. — Т. 2. — 456 с. — ISBN 978-966-382-753-7.


