Espermograma


O espermograma é um exame complementar inicial na avaliação de homem infértil [1], é um tipo de exame que analisa as condições físicas e composição do sêmen humano. É explorado para avaliar a função produtora do testículo e problemas de esterilidade masculina.[2] Conforme alguns estudos, a ejaculação frequente reduz a percentagem de ADN danificado no esperma.[3] [4] Convém ressaltar que a constatação de um espermograma alterado não indica infertilidade masculina, é preciso no mínimo dois ou três exames para estabelecer o perfil do indivíduo.[1]
Preparo do paciente[editar | editar código-fonte]
Antes de realizar o exame, o paciente deve ficar em abstinência sexual de três (mínimo) a cinco dias (máximo), período em que também não deve se masturbar, pois a quantidade e qualidade do esperma é afetada pela quantidade de vezes que o homem ejacula.[5]. Ejaculações frequentes causam alterações de volume ejaculado e abstinência prolongada causa alteração de motilidade e vitalidade dos espermatozoides, induzindo a erro na interpretação final do exame.[1]
Coleta[editar | editar código-fonte]
Para a coleta, o método masturbatório é o de escolha, preferencialmente realizado dentro do próprio laboratório, usando como coletor de esperma uma placa de Petri ou frasco de boca larga estéril. Todavia, existe outro método como o coitus interruptus.[5]. Independentemente da forma de coleta, a manipulação de gametas obedece aos parâmetros propostos pela Organização Mundial da Saúde.[1]. A técnica usando preservativo de borracha, que consiste na masturbação com um preservativo a fim de recolher o esperma, deve ser evitado, ao menos se existir a certeza de que não contenha espermicidas. Neste último caso, o preservativo contendo esperma é amarrado e envolvido em um pano, colocado debaixo da roupa próxima ao corpo e levado imediatamente ao laboratório.[5]
Exame macroscópico[editar | editar código-fonte]
- Volume
Em média 3 ml (3 e 5 ml) para homens de idade abaixo da linha de 40 anos. Volumes menores ou iguais a 0,5 ml tem alta possibilidade de serem patológicos.[5]
- Consistência
No ato da ejaculação é de consistência gelatinosa. Posteriormente, entre 30 e 60 min.[6], torna-se liquefeito em contato com o ar. Se for ejaculado já líquido, pode-se dizer que há uma pobreza de espermatozoides; se muito espesso é anormal.[5]
- Cor
Branco-acizentado e opalescente. Se o indivíduo passar muito tempo sem fazer sexo ou masturbar-se torna-se amarelado.[5]
- Reação
pH normal varia entre 7,2 e 8,0.[6]
Exame microscópico[editar | editar código-fonte]
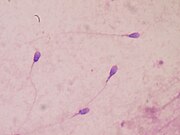
Após ocorrer fluidificação, o esperma é coletado com pipeta ou micropipeta colocado em lâmina comum ou especial para sua visualização pelo microscópio. Normalmente são vistos os espermatozoides em grande número e extremamente agitados. Caso não exista nenhum, o material deve ser centrifugado, medida necessária em casos de oligospermia.[5]
Morfologia[editar | editar código-fonte]
Técnica utilizando esfregaço e coloração, nota-se as características da cabeça, cauda e corpo dos espermatozoides. É normal existir 30% de formas anormais (cabeça globosa, cauda bífida, cauda curta ou ausência de cauda).[2]
Contagem[editar | editar código-fonte]
Um valor igual ou maior que 15 milhões por mililitro é considerado normal.[7] Casos de hiperespermia não podem ser considerados patológicos; casos de hipospermia e oligospermia são resultados ditos anormais.[5]
Motilidade[editar | editar código-fonte]
Feita através de coloração tem como índice de normalidade 50% das formas móveis após 1h.[6]
Fatores que podem interferir nos exames[editar | editar código-fonte]
Tabagismo[editar | editar código-fonte]
A nicotina está associada a altos índices de infertilidade. Ratos (Norvegicus albinus) tratados com Nicotina Sulfato L-1 Metil-2 (3-Piridil)-Pirrolidina Sulfato- grau II- PM 422-6 SIGMA tiveram seus epidídimos e testículos analisados, os mesmos não apresentaram diferenças macroscópicas em relação ao tamanho e coloração em relação ao grupo controle, entretanto, na análise histopatológica os Epidímios apresentaram congestão e hemorragia, os testículos tiveram alterações circulatórias, sugerindo que a nicotina pode diminuir a fertilidade dos machos.[8]
- Álcool
- Exercícios excessivos
- Cafeína
- Substâncias psicotrópicas
- Stress
- Chumbo
- Vibração excessiva
- Defeitos genéticos
- Alterações hormonais
- Infecções
Notas e referências
- ↑ a b c d Júnior, Archimedes Nardozza, 2010. Manual de Urologia
- ↑ a b MILLER, Otto. et al. Laboratório para o clínico. 8.ed. São Paulo: Atheneu, 1999.
- ↑ Ejaculação diária eleva qualidade de esperma
- ↑ ejaculação frequente melhora qualidade de esperma
- ↑ a b c d e f g h LIMA, A. Oliveira. et. al. Métodos de Laboratório Aplicados à Clínica. 8. ed. Rio de Janeiro: Guanabara Koogan, 2001
- ↑ a b c STRASINGER, Susan K., 2008. Urinalysis and Body Fluids
- ↑ Concentração de espermatozoides
- ↑ Lima, Vania Maria, 2012. Estudo histopatológico do efeito da nicotina nos testículos e epidídimos de ratos